Prvo nevrokirurško operacijo glioblastoma s fluorescenčnim označevalcem 5-ALA in robotsko navigacijo sta pri nas izvedla specialista nevrokirurgije asist. dr. Tilen Žele, ki je operiral, in Alenka Vittori, ki je asistirala. Oba sta že pred tem pomagala bolnikom z glioblastomom, vendar je bil stari način operiranja bistveno drugačen, ne tako zanesljiv.
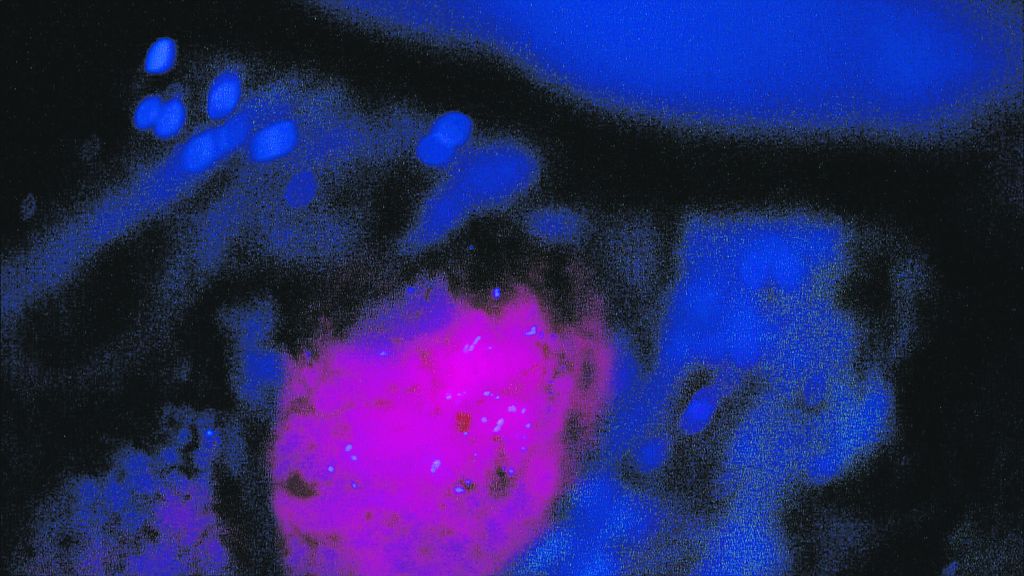
»Ta maligni možganski tumor, ki ni ozdravljiv, raste tako, da sta bolni in zdravi del prepletena, kar pomeni, da ni jasne meje med zdravim tkivom in tumorskimi celicami. Operacija teh tumorjev ni nekaj novega – nov je pristop z robotsko navigacijo in uporabo 5-ALA fluorescence, ki obarva tumorske celice; to je potem mogoče videti pod mikroskopom in tako ločiti bolne celice od zdravih. Če pa možgane gledamo pri navadni svetlobi, tudi z mikroskopom, tega ne moremo ločiti in takrat operiramo po občutku. Včasih je videti, kot da so možgani zdravi, nato pa fluorescenca pokaže tumorske celice, ki so še vedno prisotne – in v takem primeru si brez najsodobnejše nevrokirurške operacije v možgane ne upamo več posegati,« pojasnjuje dr. Žele.
»Razkritje« glioblastoma
Slovenski nevrokirurgi so težko pričakovali neprimerljivo boljše možnosti, ki jih prinaša novi poseg; o njih so prebirali v strokovni literaturi, spremljali izsledke o dobrih rezultatih te operacije ne le pri glioblastomih, ampak tudi pri drugih vrstah tumorjev.
»Zdaj lahko delamo še bolje kot doslej – ko operiramo, vemo, da bomo prišli do zdrave meje, prej pa smo o tem lahko le ugibali. Lahko smo si sicer pomagali z navigacijo, a to je bilo daleč od tega, kar nam je na voljo zdaj,« se novih terapevtskih možnosti iskreno veseli Alenka Vittori.
Navdušen je tudi dr. Žele, kajti »zdaj je možno radikalnejše, natančnejše odstranjevanje tumorja, kar ne izboljša le kakovosti bolnikovega življenja, ampak ga tudi podaljša. Ta dodana vrednost je izredno pomembna, saj nam je v pomoč med operacijo, ko se odločamo, kako ukrepati, ko vidimo, kako agresiven je tumor. Brez barvila se lahko zgodi, da odstranimo tudi del zdravega tkiva, prav tako se lahko zgodi, da ne odstranimo dela bolnega. Pri zdravljenju glioblastoma je ključno varno odstraniti čim več tumorja, pri čemer pa je treba ohraniti pacientove funkcije, na primer govor in gibanje, oziroma preprečiti nevrološke izpade. In novi pristop nam to omogoča.«
Operacija traja približno dve uri, po besedah Vittorijeve ne dosti dlje kot operacija »po starem«. »Trajanje posega je bolj odvisno od položaja in velikosti tumorja kot od barvanja tumorja. Pacientu damo 5-aminolevulinsko kislino nekaj ur pred posegom, njen razgradni produkt, ki fluorescira, se do operacije nakopiči v celicah. Med to operacijo porabimo približno četrt ure več zaradi preklapljanja med navadno in modro svetlobo, ki povzroči fluorescenco – pa tudi zato, ker se mora oko navaditi na spremembo svetlobe in zaznavo fluorescirajočega tkiva, ki ga je treba odstraniti.«
Robotska navigacija nevrokirurgu omogoča, da med operiranjem skozi okular mikroskopa vidi obris tumorja – tega računalnik »izračuna« na podlagi bolnikovih slik MRI (slikanje notranjosti telesa z magnetno resonanco) oziroma računalniškega tridimenzionalnega modela bolnikove glave in možganov. Pod mikroskopom in pod svetlobnim filtrom se zdaj vidijo tanke zaplate spremenjenih celic na obrobju tumorja – te so na normalni svetlobi tako rekoč neločljive od zdravih možganov, medtem ko se pod modro svetlobo pokažejo v svetlo vijolični barvi. Tako lahko kirurg bolno tkivo ne le temeljiteje, ampak tudi varneje odstrani.
Ker pa so posamezne rakave celice lahko še vedno globoko v zdravi možganovini, je po še tako temeljiti odstranitvi tumorja potrebno tudi onkološko zdravljenje.
Niz strokovnih izzivov
Na kliničnem oddelku za nevrokirurgijo se vsako leto zvrsti od 50 do 60 bolnikov, ki potrebujejo tovrstno zdravljenje, medtem ko je vseh zahtevnih operacij, ki jih opravijo nevrokirurgi, približno 30-krat več.
Strokovnih, organizacijskih in logističnih izzivov ne zmanjka, kajti po besedah predstojnika prof. dr. Romana Bošnjaka se je nevrokirurgija v zadnjih desetletjih močno spremenila, zlasti zaradi novih tehnologij, ki zahtevajo novo opremo, več kadra, drugačno organizacijo dela, boljše možnosti za hospitalizacijo bolnikov in več operacijskih dvoran. Tu pa se tudi pri njih, tako kot v drugih vejah medicine, močno zatika.
»Na oddelku z več kot 90 zaposlenimi dela osem specialistov in še trije, ki so sicer izpolnili pogoje za upokojitev, vendar pomagajo reševati kadrovsko stisko in delajo še naprej, pogodbeno, 64 medicinskih sester, med katerimi je 22 diplomiranih medicinskih sester, fizioterapevti in administracija. Medicinske sestre imajo vsak mesec po 500 ur presežka – izplačajo jim jih približno 380. Vsi delamo prek delovnega časa. Limit je dosežen, naprej preprosto ne gre. Prav je, da smo se zdravniki odločili za stavko – tako smo pokazali javnosti, da je stanje v zdravstvu doseglo rob zmogljivosti, da so kapacitete res skrčene na minimum in da tako preprosto ne gre več naprej,« je prepričan prof. Bošnjak.
Toda v nevrokirurgiji so kljub številnim oviram dosegli pomembne strokovne preboje. Slikovna diagnostika (računalniški tomograf, CT, je prišel v Slovenijo leta 1980, MRI leta 1993) je odprla pot razvoju 3D-rekonstrukcije možganov, traktografije, robotske navigacije in stereotaksije. Zelo pomembna sta nevroendoskopija in nevromonitoring (spremljanje delovanja živcev med operacijo), odprla se je pot za izvajanje operacij v budnem stanju. Spremenila se je nevrokirurgija vaskularnih obolenj, kjer je zdaj vedno bolj v ospredju endovaskularno zdravljenje (uporaba katetrov, opornic, znotrajžilnih lepil). Napredovala je tudi nevromodulacija, kjer na delovanje možganov in hrbtenjače vplivajo z električnim tokom. V zadnjih dveh letih so začeli izvajati globoko možgansko stimulacijo – pri zdravljenju parkinsonove bolezni, esencialnega tremorja in distonije. Že vrsto let vgrajujejo vagusne stimulatorje za obvladovanje nekaterih vrst epilepsije.
Na pediatričnem oddelku po novem zdravijo tudi nekatere bolj kompleksne motnje prezgodnjega zaraščanja lobanje pri dojenčkih, na primer plagicefalijo; po preprostih, enošivnih posegih so zdaj prišli na vrsto bistveno bolj zapleteni, ki segajo tudi na obrazni del. Za to skrbi nova ekipa, ki so jo oblikovali skupaj z maksilofacialnimi kirurgi.
Uvedbo najbolj aktualne novosti je omogočil nakup dveh dragih naprav, mikroskopa in robotske navigacije – obe staneta toliko kot dve precej razkošni novi hiši. Oddelku je nakup odobrila uprava UKC. Pri nevrokirurgiji ni draga le oprema, dragi so tudi vgradni materiali. »Večina programov, ki jih plačuje zavod za zdravstveno zavarovanje, pa je podcenjenih in torej tudi premalo plačanih; s preseganjem programa in z novostmi ustvarjamo minus,« ponavlja dr. Bošnjak mantro tako rekoč sleherne slovenske zdravstvene ustanove.
Toda kljub naštetim logističnim oviram si želijo nevrokirurgi strokovni razvoj nadaljevati in svoje znanje, v dobro bolnikov, nenehno nadgrajevati. Do zdaj jim je to uspelo z nadaljevanjem programa implantacije baklofenskih črpalk pri spastikih (v sodelovanju z univerzitetnim inštitutom za rehabilitacijo Soča). Uvedli so tudi stimulacijo hrbtenjače pri bolečinskih sindromih in začeli izvajati instrumentalno spinalno nevrokirurgijo pri nevrodegenerativnih obolenjih hrbtenice.
Skrbno domišljen
»Vsa ta leta poslušamo o racionalizacijah, o tem, kaj bi morali imeti in česa nimamo. Menim, da je sistem že tako racionaliziran, da naprej preprosto ne gre. Jasno je, da za nove stvari potrebuješ nove zmogljivosti in opremo in da je za to potrebnega tudi več denarja – a ta naložba se potem hitro povrne, s produktom, z novostjo, ki zaživi in prinaša dobre rezultate. V tem kontekstu bi Slovenijo morali videti tudi kot destinacijo za medicinski turizem, kajti medicina pri nas je na visoki ravni, tržimo pa jo zelo slabo,« je prepričan Roman Bošnjak.
Kot predstojnik je radikalno spremenil način vodenja tega kliničnega oddelka, »ki ni več avtoritativno. Uvedli smo več mehanizmov zavarovanja, ki omogočajo udejanjanje kakovosti in varnosti: imamo osem strokovnih smernic, šest kliničnih poti, dnevne konzilije, za vsakega pacienta posebej. Poseg opravi tisti, ki je najboljši pri določeni patologiji, ki ima dovolj izkušenj in prakse, pri operaciji pa je vedno navzoč še starejši specialist. Imamo skrbno domišljen prenos znanja, natančno vemo, kaj kdo dela in kaj kdo zmore, pri čemer pa je treba upoštevati tudi obremenjenost, kajti pogosto moramo biti na več deloviščih hkrati. Toda kljub temu, da je naš oddelek v zadnjem času izgubil dva mlada kolega, ki sta odšla v tujino, tretji pa je zbolel, lahko rečem, da so mlajši specialisti v kratkem času izjemno napredovali – zato sem glede perspektive slovenske nevrokirurgije lahko res optimističen.«
Seznam želja
Po strokovni plati pa seznamu želja sploh ni videti konca, prof. dr. Bošnjaka pri njihovem naštevanju preprosto ni bilo mogoče ustaviti: »Radi bi dobili 3D-endoskopijo, robotsko roko za stereotaktično uvajanje elektroencefalografskih elektrod; tako bi lahko tudi pri nas uvedli kirurgijo epilepsije, kajti zdaj morajo pacienti na tak poseg v tujino. Radi bi začeli z vgradnjo slušnih vsadkov v možgansko deblo v poteku slušne poti – v sodelovanju s kliniko za otorinolaringologijo, z rizotomijo pri spastičnih otrocih, s konfokalno mikroskopijo … In veliko tega je še. Nasploh pa menim, da je prihodnost nevrokirurgije v minimalno invazivnih pristopih in v nevromodulaciji, v vplivanju na delovanje bolnih in zdravih možganov. Vgradnja elektrod v določeno območje možganov za premagovanje depresije ali za obvladovanje pretiranega apetita danes ni več utopija.«
Prihodnost, ki ni tako zelo daleč, pa bo verjetno prinesla tudi digitalno-biološki vmesnik, ki bo omogočil pretvorbo določenih vidnih ali slušnih signalov. S tako protezo bodo nevrokirurgi človeku lahko vrnili vid, sluh in druge čute ali mu znova omogočili gibanje.
 Tiskane izdaje
Tiskane izdaje