Koronavirus, zdravniški paternalizem in prazne bolniške postelje
Vprašanje za pristojne: koliko zdravniških ekip trenutno hodi po Sloveniji in v soglasju s pacienti sestavlja individualne načrte njihovega zdravljenja?

Odpri galerijo
Protest delavcev v domovih za upokojence. Na sliki dom upokojencev Domžale, 24. april 2020
Zdravstvene zmogljivosti so v razmerah epidemije problem. Vselej obstaja tveganje, da pridemo do točke, ko jih zmanjka za vse. Ni splošno veljavnega recepta za ravnanje v taki situaciji. Opravičevanje izvedbe, ki smo jo doživeli, s hvalo paliative, je sprevržena in nemoralna instrumentalizacija paliative in bolnikov v paliativni oskrbi.
Prvi val koronavirusa je za nami, in preden nas zajame naslednji val, je pomembno opisati zgodbo o starejših, ki se je dogajala nevidno, čeprav pred našimi očmi. Svoj vidik te zgodbe je 9. aprila predstavila državna sekretarka Tina Bregant (navedba 1). Njena pripoved je v prvi osebi množine, ki jo pojasni, ko uvodoma reče, ko smo razmišljali v strokovni skupini in na ministrstvu za zdravje (MZ) (minuta 3.15). MZ in posvetovalna strokovna skupina za covid-19 sta odločevalca v tej zgodbi. Najpomembnejši del njene pripovedi se nanaša na domove za starejše občane (DSO, minuta 7.53 in dalje).
Bi pa tokrat opozorila na nekaj, kjer smo se pa zelo dobro v Sloveniji organizirali. Namreč na nivoju zdravstvene oskrbe smo izvedli nekaj, kar mislim, da se bo izkazalo res kot dobra praksa, in kar bomo lahko uporabili tudi kasneje. V domove za ostarele naj namreč pošljemo ekipo. To se pravi, o tem bolniku, ki je zbolel v domu za ostarele, odločamo v triažnem postopku – domski zdravnik, domska sestra, zdravnik iz regionalne bolnišnice in zdravnik, ki se spozna na paliativno oskrbo. Na ta način naredimo že prvo triažo in pravzaprav zdravstvo pripeljemo k bolnikovi postelji ... Naslednja triaža, ki se zgodi, se zgodi na nivoju bolnišnice, kjer se odločamo, ali gre v neinvazivno ali bolj invazivno zdravljenje, to se pravi, tudi intubacijo, in potem seveda še na tretjem nivoju triaža, kar pa moji kolegi v intenzivnih enotah zelo dobro poznajo, to je pa v bistvu vsakodnevno odločanje, kaj bomo pravzaprav bolniku ponudili, ali bomo kakšno stvar morda tudi odvzeli. Zaradi tega je smrtnost tudi naših starejših v intenzivnih enotah zaenkrat zelo nizka. V naših intenzivnih enotah se je doslej zdravilo 51 bolnikov, od tega jih je v intenzivnih enotah umrlo 5. To pravzaprav daje zelo nizko umrljivost 10 odstotkov. Tukaj je vseeno potrebno biti pošten in povedati, da vsa zdravljenja še niso zaključena in da bo verjetno ta smrtnost višja. Vendar pa, kot veste, v najboljših revijah, kot je recimo New England Journal of Medicine, poročajo o precej višji smrtnosti, 50 odstotkov. Zakaj je pri nas smrtnost v intenzivnih enotah toliko nižja? Iz dveh razlogov. Eden od njih je pravkar opisana triaža. Tukaj je resnično potrebno pohvaliti vse, ki so se v ta postopek vključili. In na ta način, ko se tudi drugi držimo ukrepov, nam je uspelo zadržati kapacitete slovenskega zdravstva do te mere, da tisti, ki potrebujejo intenzivno zdravljenje, ga dobijo in imamo še nekaj rezerv.
Ta pripoved pojasni samo del dogajanja, ki je pripeljalo do tega, da je bila smrtnost, povezana s koronavirusom, v DSO v Sloveniji rekordna v svetovnem merilu. Za razumevanje tega dogajanja je treba poseči več let nazaj. Čeprav je zakon o pacientovih pravicah (ZPacP) pred dvanajstimi leti pacientom dal pravico, da odločajo o lastni zdravstveni usodi, s čimer naj bi se končala doba zdravniškega paternalizma, ta v praksi še zdaleč ni minila. Vse preveč zdravnikov vztraja pri pokroviteljski drži in sklepa o zdravstveni usodi pacientov brez njihove vednosti (kršitev 20. člena ZPacP) in soglasja (kršitev 26. člena ZPacP). K temu je treba prišteti, da veljavni slovenski kodeks zdravniške etike omogoča različno obravnavanje pacientov na podlagi njihove starosti. Ali če povem bolj ostro: kodeks ne prepoveduje diskriminacije starejših. To je stanje duha, v katerem je potekala zgodba.
Ko se je koronavirus znašel pred Slovenijo, je moralo MZ začeti ukrepati. V prepričanju o visoki obolevnosti in smrtnosti zaradi tega virusa je stopilo v ospredje vprašanje, ali bodo zmogljivosti slovenskih bolnišnic zadostovale za verjeten naval bolnikov, med katerimi naj bi prevladovali starejši. Kako izboljšati razmerje med temi zmogljivostmi in bolniki, ki jih bodo nujno potrebovali? Ukrepi so možni na obeh straneh: rezerviranje bolnišničnih zmogljivosti za bolnike s koronavirusom (tudi na račun bolnikov z drugimi zdravstvenimi problemi) na eni strani, na drugi strani omejevanje dotoka obolelih. Temu omejevanju so bili namenjeni svojevrstna karantena celotne populacije in ukrepi, ki naj bi zagotovili, da vsi tisti, za katere bolnišnično zdravljenje ni primerno, ostanejo, kjer so.
To samo po sebi ni sporno. Problematična je lahko izvedba tega načela, zlasti če je zaznamovana z moralno nesprejemljivim starizmom in paternalizmom. Prvi označuje zapostavljanje starejših zaradi osebne okoliščine, drugi pa neupravičeno odločanje v njihovem imenu. Stari ljudje imajo pogosto toliko pridruženih bolezni, da dober izhod zdravljenja ni zagotovljen, hkrati je med njimi nemalo takih, ki bi jim sprememba bivalnega okolja drastično poslabšala zdravstveno stanje. Največja koncentracija takih bolnikov je v DSO. In tako se je rodila ideja o selekcioniranju njihovih stanovalcev. Tudi ta ideja je načeloma lahko sprejemljiva, a le, če je izpeljana z vednostjo in soglasjem vsakega posameznega stanovalca ali njegovega skrbnika. Vendar ni bila!
Šlo je za koordinirano akcijo, ki so jo sprožili 17. marca. Skrito pred očmi javnosti je bila sprejeta odločitev o vnaprejšnji selekciji stanovalcev DSO, torej o izboru tistih med njimi, ki jih je vredno zdraviti. Izhodišče za izbor naj bi bil individualni načrt zdravljenja, izdelan v soglasju s posameznim stanovalcem (vsaj tako tedanjo idejo zdaj predstavlja član strokovne skupine Marko Noč, Delo, 3. julij).
Sramotno moralno odvezo postopku selekcioniranja v DSO je dala Komisija RS za medicinsko etiko (KME) (navedba 2, dokument je bil sestavljen 24. marca, seja komisije je bila 17. marca): »KME RS se pridružuje pobudam, po katerih naj bi vodstva zdravstvenih ustanov v sodelovanju s klinično stroko skupaj s koncesionarji in odgovornimi deležniki pripravila selektivne ukrepe.« Zakaj je stališče sramotno? Ker KME sestavljajo izkušene zdravnice in zdravniki, ki jim je moralo biti jasno, da v času, ki je bil na voljo, individualnega načrta zdravljenja v soglasju z bolnikom ni mogoče narediti. Kljub temu so soglasje za akcijo dali. Bolnišnične zmogljivosti je bilo treba ohranjati.
Istega dne je MZ sprejelo prvi selektivni ukrep, s katerim je postalo jasno, da namerava selekcionirati obolele, prvenstveno v DSO (navedba 3): »da smo ... prešli v fazo, ko se uporabnikov navedenih izvajalcev v primerih suma na okužbo s covidom-19, ki ne bodo potrebovali bolnišnične obravnave, ne bo sprejemalo v bolnišnice, ampak se bo zdravstveno oskrbo zagotavljalo pri navedenih izvajalcih«. Navodilo MZ bi lahko bilo sprejemljivo in nedolžno, če bi bili DSO in socialnovarstveni zavodi (SVZ) enako usposobljeni za zdravstveno oskrbo, kot so bolnišnice. Pa niso!!! Toda dotok obolelih iz DSO v bolnišnice je zastal. Vse obolele v DSO so premeščali v bolnišnice do 17. marca, potem pa ne več. Od začetka epidemije do 10. aprila je bilo od 225 okuženih v DSO v bolnišnice prepeljanih le 30 bolnikov. Kajti ne moremo si privoščiti preventivnih hospitalizacij, je zatrdil predsednik KME Božidar Voljč (navedba 4, minuta 6.20 in dalje). Da so s tem bolniki v DSO v neenakopravnem položaju in diskriminirani, ga ni zmotilo.
Dokončno pa navodilu MZ nedolžnost odvzame priloga o ravnanju z bolnikom v DSO in SVZ, če se njegovo zdravstveno stanje poslabša in zahteva napotitev v bolnišnico. Ta priloga namreč izrecno »ne velja za paciente v paliativni oskrbi«. Ta določba odlično pojasni, zakaj smo bili kasneje deležni tolikšnega leporečnega govorjenja o paliativni oskrbi, v katerem so nas poučevali, zakaj je za nekatere paciente bolje, da so v paliativni oskrbi, kot pa da bi šli v bolnišnično zdravljenje. Spomnimo se javnih nastopov Božidarja Voljča (predsednik KME), Bojane Beović (voditeljica strokovne skupine), Mateje Lopuh (koordinatorica razvoja paliativne oskrbe MZ), Tomaža Gantarja (minister) in drugih. Kaj je slabega pri tem, da bolniki v paliativni oskrbi ostanejo tam, kjer so? Na splošni ravni nič, izvedbeno pa marsikaj. Ni vsakdo, ki je v paliativni oskrbi, že v zadnjih dneh življenja. Pred njim je lahko še mnogo kakovostnih let, če ima ustrezno zdravstveno oskrbo, ki pa je v slovenskih DSO ne more dobiti.
Poleg tega medicinsko-etičnega obstaja še birokratski problem. DSO nimajo seznamov pacientov v paliativni oskrbi. Kaj zdaj? Število pacientov na oddelkih intenzivne nege pa narašča. Pošljemo ekipo, o tem bolniku, ki je zbolel v domu za ostarele, odločamo v triažnem postopku, zdravstvo pripeljemo k bolnikovi postelji.
Če bi bilo res tako, kakor trdi državna sekretarka Tina Bregant, bi bilo odlično. Ekipe so odšle v DSO, vendar niso prišle do bolnikove postelje, ampak le do zdravstvenega kartona vseh stanovalcev, s pomočjo katerega so izpolnile vložni list, »ki se ga izpolni v začetnem presejanju uporabnikov, tudi če v zavodu še ni okužbe s covidom-19, torej v stabilnem stanju uporabnika. Vložni list se izpolni za primer, če se pri uporabniku pojavi okužba s covidom-19.« Z njim se pacienta opredeli v eno od treh faz paliativne oskrbe: zgodnjo, tisto v ožjem pomenu besede, zadnje obdobje življenja. Povprečen čas, ki ga je komisija porabila za izdelavo individualnega vložnega lista, je bil tri minute. To je 6. aprila ministrstvo za zdravje poimenovalo »mreža paliativnega svetovanja«, ukrepanje odgovornih v primeru nastopa individualne okužbe pa je določil »algoritem covid-19« (na sliki), ki je bil priložen dopisu MZ (navedba 5).
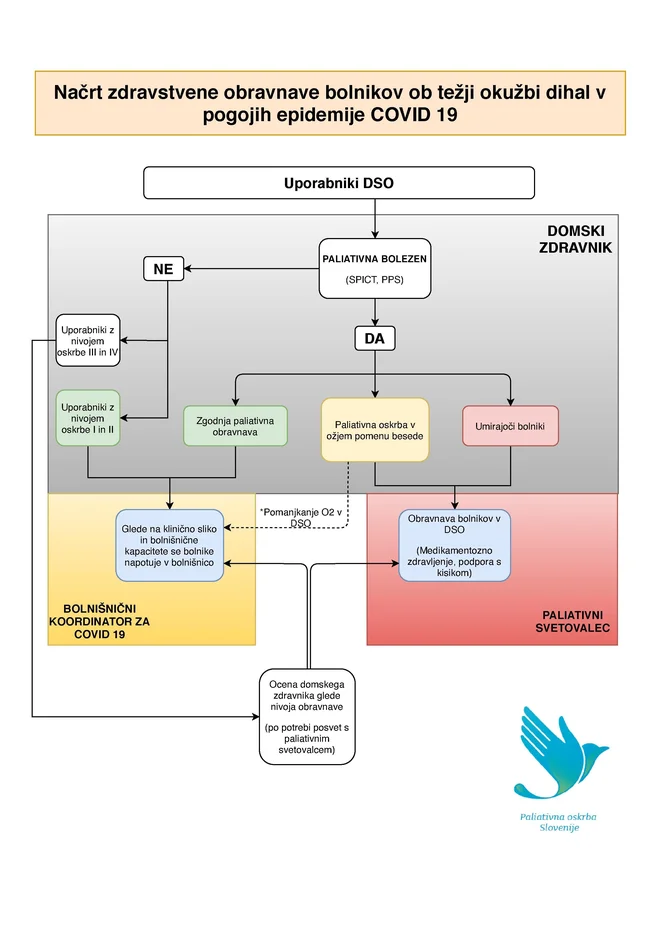
Od petih prilog dopisu z ministrovim podpisom so štiri objavljene na spletnih straneh MZ, ne pa tudi algoritem covid-19. Morda ta ni bil objavljen zato, ker je bilo koga vendarle strah ali sram, da bi ga javno objavili. Algoritem je načrt zdravstvene obravnave bolnikov ob težji okužbi dihal v razmerah epidemije covid-19. Določa, kdo ostane v DSO in kdo bo glede na klinično sliko napoten v bolnišnico, če bolnišnične kapacitete bodo razpoložljive. In naprej: če kapacitete so, bolnišnični koordinator za covid-19 odloča o sprejemu posameznikov, ki sodijo v naslednje skupine pacientov: osebe v zgodnji paliativni obravnavi ter uporabniki oskrbe III in IV. Dokument torej odškrne vrata v bolnišnico osebam v zgodnji paliativni oskrbi, da pa ti ne bi ogrozili zmogljivosti bolnišnic, jih priškrne drugim. Selekcijo tako širi tudi na uporabnike domske oskrbe III in IV, ki niso v paliativni oskrbi. Zelo poenostavljeno v ti dve skupini sodijo nepokretne osebe, ki potrebujejo osebno nego in prehranjevanje (četudi samo začasno, kot npr. bolniki po kapi ali zlomu kolka), in osebe z demenco. Vsi ti imajo v skladu z algoritmom samo pogojen dostop do bolnišničnega zdravljenja. Takšno odločanje nima nobene zveze z individualnim načrtom zdravljenja. Kdo je uporabnik oskrbe III in IV, je mogoče enostavno, vendar protipravno izvedeti iz podatkov domskega računovodstva. Obravnavani algoritem tako temelji na zlorabi osebnih podatkov in nato omogoča neenakopravno in diskriminatorno obravnavo pacientov. O humani skupini prijaznih zdravnikov, ki se pogovarjajo s pacientom in mu pomagajo sprejeti odločitev o koncu njegovega življenja, ni ne duha ne sluha. Poudarjam: triaža, selekcija, presejanje (morda se bodo na MZ nekoč poenotili, kako postopek imenovati) je potekala za hrbti pacientov, brez njihove vednosti. S tem sta bila brezobzirno kršena 20. in 26. člen ZPacP.
Borba za prazne bolniške postelje je bila nesporno uspešna. Kapacitete nikoli niso bile zasedene niti do polovice. K praznim bolniškim posteljam bi prispevala tudi sicer neuspešna ministrova odločitev, da namesti skupino obolelih iz DSO Ljutomer v bolnišnico na Ptuju, ki ni bila predvidena za obravnavo bolnikov s koronavirusom. Zakaj jih je vseeno pošiljal na Ptuj? Da bi obdržal proste kapacitete drugod. Hkrati je ta njegova odločitev posredno priznanje, da DSO niso zdravstvene ustanove, niti hospici in ne morejo poskrbeti za bolnike tako dobro, kot to lahko naredijo specializirane zdravstvene ustanove.
Praksa je izvedba in ta je bila protizakonita in diskriminatorna, v prvi vrsti do starejših. Kot državljan in pacient temu nasprotujem. Tudi zato, ker gre pri tem za smrtonosen način paternalističnega razmišljanja, ki ruši zaupanje pacientov do zdravnikov, obstoječi pravni red, slabša družbene odnose in s tem koherentnost družbe kot celote.
Smrtnost v intenzivnih enotah je bila nizka, vendar na račun rekordne smrtnosti v DSO. S tem se ne kaže hvaliti. Morda je kdo pričakoval, da bodo vodstva zdravniških organizacij raziskala dogajanje, opravila samokritiko in sprejela sklepe, ki bi preprečili nepravilnosti v prihodnje. Nič od tega se ni zgodilo, zato pa so soglasno izjavila, da je bilo vse v najlepšem redu, in obsodila prinašalca slabih novic. Niti varuh človekovih pravic niti zagovornik načela enakosti se še nista izrekla o dogajanju v DSO. Komisija RS za varstvo pacientovih pravic molči, državni zbor ni ustanovil preiskovalne komisije. Kaj in kako se je dogajalo v podrobnostih, lahko pokažejo samo preiskave posameznih smrtnih primerov, ki jih bodo prinesle kazenske ovadbe, o katerih smo lahko brali. Zbor stanovalcev DSO v Poljčanah je sprejel sklep, da zaupa samo svojemu domskemu zdravniku, ki bo poskrbel zanje, drugim zdravnikom pa vstopa v dom ne dovolijo več.
Ministrstvu za zdravje javno zastavljam preprosto vprašanje: koliko zdravniških ekip trenutno hodi po Sloveniji in v pogovoru ter soglasju s pacienti ali njihovimi svojci sestavlja individualne načrte njihovega zdravljenja in koliko načrtov so že sestavili? Da bomo humano in zakonito pripravljeni na naslednji val epidemije.
Zdravstvene zmogljivosti so v razmerah epidemije problem. Vselej obstaja tveganje, da pridemo do točke, ko jih zmanjka za vse. Ni splošno veljavnega recepta za ravnanje v taki situaciji. Opravičevanje izvedbe, ki smo jo doživeli, s hvalo paliative, je sprevržena in nemoralna instrumentalizacija paliative in bolnikov v paliativni oskrbi.
Se pa strinjam s Tinetom Hribarjem (Človekovo dostojanstvo, svetost življenja in pomoč pri umiranju, v: Robert Orfali, Smrt z dostojanstvom, 2020, založba Ciceron), da sporna vprašanja zastavljamo in rešujemo odprto. In opozarjam na njegovo odločitev v primeru skrajnega pomanjkanja zdravstvenih zmogljivosti. »Če bo prišlo do tega, da bi moral dobiti respirator (z umetnim predihavanjem), ga že vnaprej zavračam. Tudi v primeru, če ne bom deležen evtanazije, zdravniške pomoči na poti do lahke smrti. Bi mi pa bilo že zdaj veliko lažje, če bi vedel, da mi bo ta pomoč zagotovljena.« Tako se je odločil, ker se nagiba »k temu, da starostniki damo prostor mlajšim«. Temu dodaja še misel predsednika nemške etične komisije Petra Dabrocka, da je pravica do avtonomne odločitve temeljno vodilo demokracije.
Tu se naš problem jasno prikaže. Zdravniški paternalizem onemogoča avtonomne odločitve pacientov. Tak paternalizem ne prenese pravice pacienta, da sam odloča o koncu svojega življenja, zato nasprotuje tistim oblikam evtanazije, ki niso več v njegovem polnomočju. In samo paternalistično razmišljujoč zdravnik je lahko prepričan, da se noben pacient ne bo odločil tako kot Tine Hribar. Morda problema sploh ni, samo paciente je treba vprašati in se pogovoriti z njimi. Z vsakim posebej.
Prvi val koronavirusa je za nami, in preden nas zajame naslednji val, je pomembno opisati zgodbo o starejših, ki se je dogajala nevidno, čeprav pred našimi očmi. Svoj vidik te zgodbe je 9. aprila predstavila državna sekretarka Tina Bregant (navedba 1). Njena pripoved je v prvi osebi množine, ki jo pojasni, ko uvodoma reče, ko smo razmišljali v strokovni skupini in na ministrstvu za zdravje (MZ) (minuta 3.15). MZ in posvetovalna strokovna skupina za covid-19 sta odločevalca v tej zgodbi. Najpomembnejši del njene pripovedi se nanaša na domove za starejše občane (DSO, minuta 7.53 in dalje).
Bi pa tokrat opozorila na nekaj, kjer smo se pa zelo dobro v Sloveniji organizirali. Namreč na nivoju zdravstvene oskrbe smo izvedli nekaj, kar mislim, da se bo izkazalo res kot dobra praksa, in kar bomo lahko uporabili tudi kasneje. V domove za ostarele naj namreč pošljemo ekipo. To se pravi, o tem bolniku, ki je zbolel v domu za ostarele, odločamo v triažnem postopku – domski zdravnik, domska sestra, zdravnik iz regionalne bolnišnice in zdravnik, ki se spozna na paliativno oskrbo. Na ta način naredimo že prvo triažo in pravzaprav zdravstvo pripeljemo k bolnikovi postelji ... Naslednja triaža, ki se zgodi, se zgodi na nivoju bolnišnice, kjer se odločamo, ali gre v neinvazivno ali bolj invazivno zdravljenje, to se pravi, tudi intubacijo, in potem seveda še na tretjem nivoju triaža, kar pa moji kolegi v intenzivnih enotah zelo dobro poznajo, to je pa v bistvu vsakodnevno odločanje, kaj bomo pravzaprav bolniku ponudili, ali bomo kakšno stvar morda tudi odvzeli. Zaradi tega je smrtnost tudi naših starejših v intenzivnih enotah zaenkrat zelo nizka. V naših intenzivnih enotah se je doslej zdravilo 51 bolnikov, od tega jih je v intenzivnih enotah umrlo 5. To pravzaprav daje zelo nizko umrljivost 10 odstotkov. Tukaj je vseeno potrebno biti pošten in povedati, da vsa zdravljenja še niso zaključena in da bo verjetno ta smrtnost višja. Vendar pa, kot veste, v najboljših revijah, kot je recimo New England Journal of Medicine, poročajo o precej višji smrtnosti, 50 odstotkov. Zakaj je pri nas smrtnost v intenzivnih enotah toliko nižja? Iz dveh razlogov. Eden od njih je pravkar opisana triaža. Tukaj je resnično potrebno pohvaliti vse, ki so se v ta postopek vključili. In na ta način, ko se tudi drugi držimo ukrepov, nam je uspelo zadržati kapacitete slovenskega zdravstva do te mere, da tisti, ki potrebujejo intenzivno zdravljenje, ga dobijo in imamo še nekaj rezerv.
Ta pripoved pojasni samo del dogajanja, ki je pripeljalo do tega, da je bila smrtnost, povezana s koronavirusom, v DSO v Sloveniji rekordna v svetovnem merilu. Za razumevanje tega dogajanja je treba poseči več let nazaj. Čeprav je zakon o pacientovih pravicah (ZPacP) pred dvanajstimi leti pacientom dal pravico, da odločajo o lastni zdravstveni usodi, s čimer naj bi se končala doba zdravniškega paternalizma, ta v praksi še zdaleč ni minila. Vse preveč zdravnikov vztraja pri pokroviteljski drži in sklepa o zdravstveni usodi pacientov brez njihove vednosti (kršitev 20. člena ZPacP) in soglasja (kršitev 26. člena ZPacP). K temu je treba prišteti, da veljavni slovenski kodeks zdravniške etike omogoča različno obravnavanje pacientov na podlagi njihove starosti. Ali če povem bolj ostro: kodeks ne prepoveduje diskriminacije starejših. To je stanje duha, v katerem je potekala zgodba.
Strokovna skupina in ministrstvo za zdravje
Ko se je koronavirus znašel pred Slovenijo, je moralo MZ začeti ukrepati. V prepričanju o visoki obolevnosti in smrtnosti zaradi tega virusa je stopilo v ospredje vprašanje, ali bodo zmogljivosti slovenskih bolnišnic zadostovale za verjeten naval bolnikov, med katerimi naj bi prevladovali starejši. Kako izboljšati razmerje med temi zmogljivostmi in bolniki, ki jih bodo nujno potrebovali? Ukrepi so možni na obeh straneh: rezerviranje bolnišničnih zmogljivosti za bolnike s koronavirusom (tudi na račun bolnikov z drugimi zdravstvenimi problemi) na eni strani, na drugi strani omejevanje dotoka obolelih. Temu omejevanju so bili namenjeni svojevrstna karantena celotne populacije in ukrepi, ki naj bi zagotovili, da vsi tisti, za katere bolnišnično zdravljenje ni primerno, ostanejo, kjer so.
To samo po sebi ni sporno. Problematična je lahko izvedba tega načela, zlasti če je zaznamovana z moralno nesprejemljivim starizmom in paternalizmom. Prvi označuje zapostavljanje starejših zaradi osebne okoliščine, drugi pa neupravičeno odločanje v njihovem imenu. Stari ljudje imajo pogosto toliko pridruženih bolezni, da dober izhod zdravljenja ni zagotovljen, hkrati je med njimi nemalo takih, ki bi jim sprememba bivalnega okolja drastično poslabšala zdravstveno stanje. Največja koncentracija takih bolnikov je v DSO. In tako se je rodila ideja o selekcioniranju njihovih stanovalcev. Tudi ta ideja je načeloma lahko sprejemljiva, a le, če je izpeljana z vednostjo in soglasjem vsakega posameznega stanovalca ali njegovega skrbnika. Vendar ni bila!
V Sloveniji smo se zelo dobro organizirali
Šlo je za koordinirano akcijo, ki so jo sprožili 17. marca. Skrito pred očmi javnosti je bila sprejeta odločitev o vnaprejšnji selekciji stanovalcev DSO, torej o izboru tistih med njimi, ki jih je vredno zdraviti. Izhodišče za izbor naj bi bil individualni načrt zdravljenja, izdelan v soglasju s posameznim stanovalcem (vsaj tako tedanjo idejo zdaj predstavlja član strokovne skupine Marko Noč, Delo, 3. julij).Sramotno moralno odvezo postopku selekcioniranja v DSO je dala Komisija RS za medicinsko etiko (KME) (navedba 2, dokument je bil sestavljen 24. marca, seja komisije je bila 17. marca): »KME RS se pridružuje pobudam, po katerih naj bi vodstva zdravstvenih ustanov v sodelovanju s klinično stroko skupaj s koncesionarji in odgovornimi deležniki pripravila selektivne ukrepe.« Zakaj je stališče sramotno? Ker KME sestavljajo izkušene zdravnice in zdravniki, ki jim je moralo biti jasno, da v času, ki je bil na voljo, individualnega načrta zdravljenja v soglasju z bolnikom ni mogoče narediti. Kljub temu so soglasje za akcijo dali. Bolnišnične zmogljivosti je bilo treba ohranjati.
Zdravniški paternalizem onemogoča avtonomne odločitve pacientov. Tak paternalizem ne prenese pravice pacienta, da sam odloča o koncu svojega življenja, zato nasprotuje tistim oblikam evtanazije, ki niso več v njegovem polnomočju.
Istega dne je MZ sprejelo prvi selektivni ukrep, s katerim je postalo jasno, da namerava selekcionirati obolele, prvenstveno v DSO (navedba 3): »da smo ... prešli v fazo, ko se uporabnikov navedenih izvajalcev v primerih suma na okužbo s covidom-19, ki ne bodo potrebovali bolnišnične obravnave, ne bo sprejemalo v bolnišnice, ampak se bo zdravstveno oskrbo zagotavljalo pri navedenih izvajalcih«. Navodilo MZ bi lahko bilo sprejemljivo in nedolžno, če bi bili DSO in socialnovarstveni zavodi (SVZ) enako usposobljeni za zdravstveno oskrbo, kot so bolnišnice. Pa niso!!! Toda dotok obolelih iz DSO v bolnišnice je zastal. Vse obolele v DSO so premeščali v bolnišnice do 17. marca, potem pa ne več. Od začetka epidemije do 10. aprila je bilo od 225 okuženih v DSO v bolnišnice prepeljanih le 30 bolnikov. Kajti ne moremo si privoščiti preventivnih hospitalizacij, je zatrdil predsednik KME Božidar Voljč (navedba 4, minuta 6.20 in dalje). Da so s tem bolniki v DSO v neenakopravnem položaju in diskriminirani, ga ni zmotilo.
Dokončno pa navodilu MZ nedolžnost odvzame priloga o ravnanju z bolnikom v DSO in SVZ, če se njegovo zdravstveno stanje poslabša in zahteva napotitev v bolnišnico. Ta priloga namreč izrecno »ne velja za paciente v paliativni oskrbi«. Ta določba odlično pojasni, zakaj smo bili kasneje deležni tolikšnega leporečnega govorjenja o paliativni oskrbi, v katerem so nas poučevali, zakaj je za nekatere paciente bolje, da so v paliativni oskrbi, kot pa da bi šli v bolnišnično zdravljenje. Spomnimo se javnih nastopov Božidarja Voljča (predsednik KME), Bojane Beović (voditeljica strokovne skupine), Mateje Lopuh (koordinatorica razvoja paliativne oskrbe MZ), Tomaža Gantarja (minister) in drugih. Kaj je slabega pri tem, da bolniki v paliativni oskrbi ostanejo tam, kjer so? Na splošni ravni nič, izvedbeno pa marsikaj. Ni vsakdo, ki je v paliativni oskrbi, že v zadnjih dneh življenja. Pred njim je lahko še mnogo kakovostnih let, če ima ustrezno zdravstveno oskrbo, ki pa je v slovenskih DSO ne more dobiti.
Poleg tega medicinsko-etičnega obstaja še birokratski problem. DSO nimajo seznamov pacientov v paliativni oskrbi. Kaj zdaj? Število pacientov na oddelkih intenzivne nege pa narašča. Pošljemo ekipo, o tem bolniku, ki je zbolel v domu za ostarele, odločamo v triažnem postopku, zdravstvo pripeljemo k bolnikovi postelji.
Če bi bilo res tako, kakor trdi državna sekretarka Tina Bregant, bi bilo odlično. Ekipe so odšle v DSO, vendar niso prišle do bolnikove postelje, ampak le do zdravstvenega kartona vseh stanovalcev, s pomočjo katerega so izpolnile vložni list, »ki se ga izpolni v začetnem presejanju uporabnikov, tudi če v zavodu še ni okužbe s covidom-19, torej v stabilnem stanju uporabnika. Vložni list se izpolni za primer, če se pri uporabniku pojavi okužba s covidom-19.« Z njim se pacienta opredeli v eno od treh faz paliativne oskrbe: zgodnjo, tisto v ožjem pomenu besede, zadnje obdobje življenja. Povprečen čas, ki ga je komisija porabila za izdelavo individualnega vložnega lista, je bil tri minute. To je 6. aprila ministrstvo za zdravje poimenovalo »mreža paliativnega svetovanja«, ukrepanje odgovornih v primeru nastopa individualne okužbe pa je določil »algoritem covid-19« (na sliki), ki je bil priložen dopisu MZ (navedba 5).

Neobjavljeni algoritem
Od petih prilog dopisu z ministrovim podpisom so štiri objavljene na spletnih straneh MZ, ne pa tudi algoritem covid-19. Morda ta ni bil objavljen zato, ker je bilo koga vendarle strah ali sram, da bi ga javno objavili. Algoritem je načrt zdravstvene obravnave bolnikov ob težji okužbi dihal v razmerah epidemije covid-19. Določa, kdo ostane v DSO in kdo bo glede na klinično sliko napoten v bolnišnico, če bolnišnične kapacitete bodo razpoložljive. In naprej: če kapacitete so, bolnišnični koordinator za covid-19 odloča o sprejemu posameznikov, ki sodijo v naslednje skupine pacientov: osebe v zgodnji paliativni obravnavi ter uporabniki oskrbe III in IV. Dokument torej odškrne vrata v bolnišnico osebam v zgodnji paliativni oskrbi, da pa ti ne bi ogrozili zmogljivosti bolnišnic, jih priškrne drugim. Selekcijo tako širi tudi na uporabnike domske oskrbe III in IV, ki niso v paliativni oskrbi. Zelo poenostavljeno v ti dve skupini sodijo nepokretne osebe, ki potrebujejo osebno nego in prehranjevanje (četudi samo začasno, kot npr. bolniki po kapi ali zlomu kolka), in osebe z demenco. Vsi ti imajo v skladu z algoritmom samo pogojen dostop do bolnišničnega zdravljenja. Takšno odločanje nima nobene zveze z individualnim načrtom zdravljenja. Kdo je uporabnik oskrbe III in IV, je mogoče enostavno, vendar protipravno izvedeti iz podatkov domskega računovodstva. Obravnavani algoritem tako temelji na zlorabi osebnih podatkov in nato omogoča neenakopravno in diskriminatorno obravnavo pacientov. O humani skupini prijaznih zdravnikov, ki se pogovarjajo s pacientom in mu pomagajo sprejeti odločitev o koncu njegovega življenja, ni ne duha ne sluha. Poudarjam: triaža, selekcija, presejanje (morda se bodo na MZ nekoč poenotili, kako postopek imenovati) je potekala za hrbti pacientov, brez njihove vednosti. S tem sta bila brezobzirno kršena 20. in 26. člen ZPacP.
DSO niso zdravstvene ustanove
Borba za prazne bolniške postelje je bila nesporno uspešna. Kapacitete nikoli niso bile zasedene niti do polovice. K praznim bolniškim posteljam bi prispevala tudi sicer neuspešna ministrova odločitev, da namesti skupino obolelih iz DSO Ljutomer v bolnišnico na Ptuju, ki ni bila predvidena za obravnavo bolnikov s koronavirusom. Zakaj jih je vseeno pošiljal na Ptuj? Da bi obdržal proste kapacitete drugod. Hkrati je ta njegova odločitev posredno priznanje, da DSO niso zdravstvene ustanove, niti hospici in ne morejo poskrbeti za bolnike tako dobro, kot to lahko naredijo specializirane zdravstvene ustanove.
Praksa je izvedba in ta je bila protizakonita in diskriminatorna, v prvi vrsti do starejših. Kot državljan in pacient temu nasprotujem. Tudi zato, ker gre pri tem za smrtonosen način paternalističnega razmišljanja, ki ruši zaupanje pacientov do zdravnikov, obstoječi pravni red, slabša družbene odnose in s tem koherentnost družbe kot celote.
Epilog
Smrtnost v intenzivnih enotah je bila nizka, vendar na račun rekordne smrtnosti v DSO. S tem se ne kaže hvaliti. Morda je kdo pričakoval, da bodo vodstva zdravniških organizacij raziskala dogajanje, opravila samokritiko in sprejela sklepe, ki bi preprečili nepravilnosti v prihodnje. Nič od tega se ni zgodilo, zato pa so soglasno izjavila, da je bilo vse v najlepšem redu, in obsodila prinašalca slabih novic. Niti varuh človekovih pravic niti zagovornik načela enakosti se še nista izrekla o dogajanju v DSO. Komisija RS za varstvo pacientovih pravic molči, državni zbor ni ustanovil preiskovalne komisije. Kaj in kako se je dogajalo v podrobnostih, lahko pokažejo samo preiskave posameznih smrtnih primerov, ki jih bodo prinesle kazenske ovadbe, o katerih smo lahko brali. Zbor stanovalcev DSO v Poljčanah je sprejel sklep, da zaupa samo svojemu domskemu zdravniku, ki bo poskrbel zanje, drugim zdravnikom pa vstopa v dom ne dovolijo več.
Ministrstvu za zdravje javno zastavljam preprosto vprašanje: koliko zdravniških ekip trenutno hodi po Sloveniji in v pogovoru ter soglasju s pacienti ali njihovimi svojci sestavlja individualne načrte njihovega zdravljenja in koliko načrtov so že sestavili? Da bomo humano in zakonito pripravljeni na naslednji val epidemije.
Morala zgodbe
Zdravstvene zmogljivosti so v razmerah epidemije problem. Vselej obstaja tveganje, da pridemo do točke, ko jih zmanjka za vse. Ni splošno veljavnega recepta za ravnanje v taki situaciji. Opravičevanje izvedbe, ki smo jo doživeli, s hvalo paliative, je sprevržena in nemoralna instrumentalizacija paliative in bolnikov v paliativni oskrbi.Ministrstvu za zdravje javno zastavljam preprosto vprašanje: koliko zdravniških ekip trenutno hodi po Sloveniji in v pogovoru ter soglasju s pacienti ali njihovimi svojci sestavlja individualne načrte njihovega zdravljenja in koliko načrtov so že sestavili? Da bomo humano in zakonito pripravljeni na naslednji val epidemije.
Se pa strinjam s Tinetom Hribarjem (Človekovo dostojanstvo, svetost življenja in pomoč pri umiranju, v: Robert Orfali, Smrt z dostojanstvom, 2020, založba Ciceron), da sporna vprašanja zastavljamo in rešujemo odprto. In opozarjam na njegovo odločitev v primeru skrajnega pomanjkanja zdravstvenih zmogljivosti. »Če bo prišlo do tega, da bi moral dobiti respirator (z umetnim predihavanjem), ga že vnaprej zavračam. Tudi v primeru, če ne bom deležen evtanazije, zdravniške pomoči na poti do lahke smrti. Bi mi pa bilo že zdaj veliko lažje, če bi vedel, da mi bo ta pomoč zagotovljena.« Tako se je odločil, ker se nagiba »k temu, da starostniki damo prostor mlajšim«. Temu dodaja še misel predsednika nemške etične komisije Petra Dabrocka, da je pravica do avtonomne odločitve temeljno vodilo demokracije.
Tu se naš problem jasno prikaže. Zdravniški paternalizem onemogoča avtonomne odločitve pacientov. Tak paternalizem ne prenese pravice pacienta, da sam odloča o koncu svojega življenja, zato nasprotuje tistim oblikam evtanazije, ki niso več v njegovem polnomočju. In samo paternalistično razmišljujoč zdravnik je lahko prepričan, da se noben pacient ne bo odločil tako kot Tine Hribar. Morda problema sploh ni, samo paciente je treba vprašati in se pogovoriti z njimi. Z vsakim posebej.











