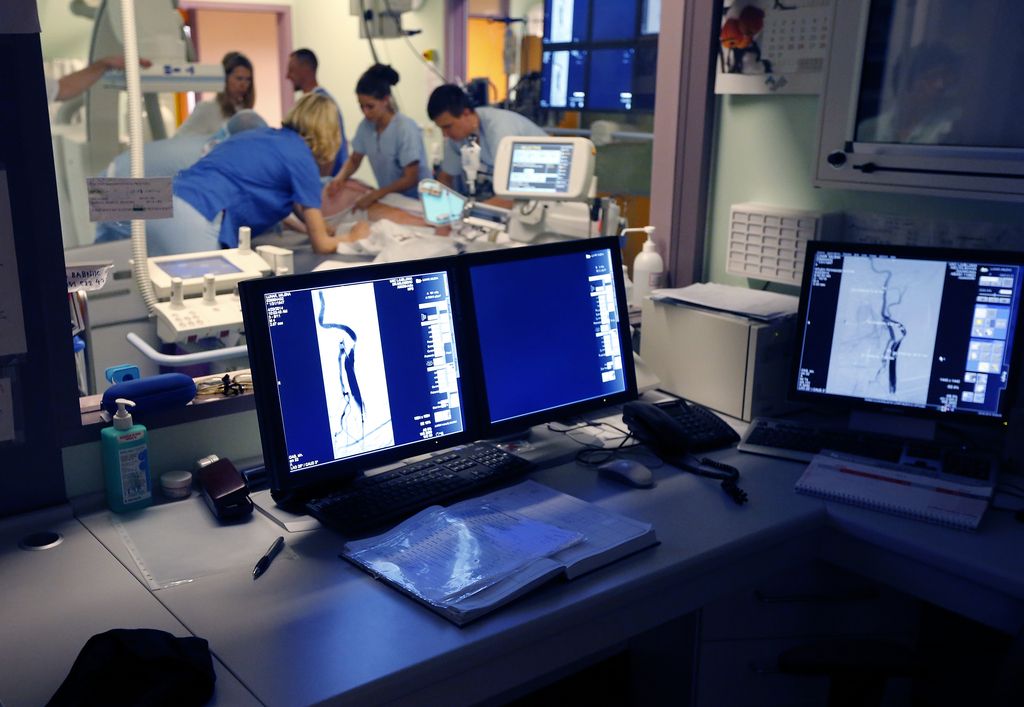
Takšna resničnost, ki se najbolj jasno kaže v vse daljših čakalnih dobah na preiskave in posege, je posledica prepleta različnih vzrokov. Deloma je k temu pripomogla gospodarska kriza, skupaj s posledičnimi varčevalnimi ukrepi. Ključni problem je, da sistem, pa naj gre za zdravstveno varstvo ali zdravstveno zavarovanje, glede na postavljene okvire, ki so povsem zastareli, preprosto ne more delovati optimalno. Od teh okoliščin pa je močno odvisna tudi usoda uvajanja novih tehnologij, ki pacientom prinašajo nove, boljše možnosti zdravljenja.
Upanje, da bo zdravstvena reforma tista, ki bo tako zdravstvu kot bolnikom prinesla nove možnosti in obete, vse bolj usiha. Zato se v zadnjem času vrstijo pobude za bolj konstruktivno, pronicljivo, vizionarsko odločanje, podkrepljeno s strokovnim znanjem, analizami in evalvacijami. Pri pripravi zadnjega tovrstnega apela sta pred nekaj dnevi združili moči civilna družba in farmacevtska industrija, k dialogu pa pritegnili vse ključne igralce na tem področju. Razprava je bila zelo povedna.
Za novosti
Za uvajanje novosti, ki prihajajo kot po tekočem traku, je na voljo od 15 do 20 milijonov evrov na leto, kar po Sušljevi oceni glede na to, kar je v ponudbi, ni veliko. »Prav zato potrebujemo čim več verodostojnih podatkov, ki nam omogočajo relevantno odločanje. Kjer so čakalne dobe, zagotovimo dodaten denar, če je le mogoče, prav tako tam, kjer na podlagi kvantitativnih podatkov ugotovimo, da je mreža podhranjena, naj gre za zdravnike ali za diagnostiko. Komisija za zdravila dobi vsako leto pobudo za razvrstitev od 150 do 190 zdravil, razvrstimo jih bistveno manj, 20 do 30. O novih zdravstvenih tehnologijah pa presoja zdravstveni svet, ki pripravi rangirni seznam – za letos so priporočili uvedbo sedmih novih načinov zdravljenja.«
Mag. Simon Vrhunec, nekdanji generalni direktor ljubljanskega UKC, kjer zdaj dela kot pooblaščenec za informacijsko varnost, meni, da se bo Slovenija morala odločiti, kako hitro dostopnost inovativnih zdravstvenih tehnologij bo omogočila. Prav to bo namreč v prihodnje razlikovalni dejavnik, ali so države za svoje prebivalstvo, za bolnike poskrbele bolje ali slabše, kar se bo navsezadnje kazalo tudi v sliki javnega zdravja, v letih zdravega življenja in pričakovani življenjski dobi.
»Če bomo čakali, bomo spet na zadnjem vagonu skupnega vlaka, ki bo bolj tovorni kot pa vagon prvega razreda,« opozarja Vrhunec, zato je prepričan, da se je treba aktivneje vključevati v procese na tej ravni. »V Sloveniji je treba omogočiti več in boljše zdravstvene tehnologije. To vemo, vendar se bojim, da ne bi obtičali le pri zavedanju o tem.«
Ker je čakanje že vse predolgo tudi glavna premisa sistemske prevetritve – ta je očitno obtičala v političnem brezvetrju – predstavniki tuje farmacevtske industrije, združeni v mednarodnem forumu znanstvenoraziskovalnih farmacevtskih družb, že dolgo ponujajo svoje znanje. Želijo si sodelovati pri načrtovanju vzvodov, s katerimi naj bi Slovencem zagotovili čim boljšo dostopnost do kakovostnega, učinkovitega in varnega zdravljenja.
Nujno: dobri podatki
Predsednik parlamentarnega odbora za zdravstvo, nekdanji minister za zdravje Tomaž Gantar opozarja na prepogosto sprejemanje zakonov po skrajšanem postopku, kar, zlasti pri sistemski zakonodaji, ne more biti dobro. »Na ministrstvu za zdravje se premalo zavedajo, da je ljudi na novosti treba pripraviti. Edina prava pot je transparentnost, kajti če zapraviš zaupanje, je spremembe težko uvajati.«
Da je to res, ne potrjujejo le aktualni kratki stiki, ki jih povzroča novela zakona o lekarniški dejavnosti, ampak tudi status quo, na katerega je že tako dolgo obsojena zdravstvena reforma in s tem celotno zdravstvo.
»Politika za to, da bo lahko odločala o prioritetah, potrebuje orodja. V Sloveniji imamo veliko podatkov; težava je, ker so ti neurejeni in razpršeni, zato jih je težko spraviti na skupni imenovalec. Po drugi strani pa imamo podfinanciran sistem, ki ni dorečen, zato se vse dogaja bolj ali manj stihijsko,« opozarja Gantar na šibkost pri celovitem zbiranju podatkov, s pomočjo katerega bi bilo sicer mogoče postaviti bistveno bolj zdrave temelje zdravstvenega sistema.
Skupno iskanje
Dr. Stanislav Primožič z javne agencije za zdravila je pri tem pojasnil, da danes resda na trg prihajajo zdravila, podkrepljena z manj informacijami kot včasih, »toda to se ne dogaja stihijsko. Nasprotno, gre za zdravila, namenjena populaciji z največjim tveganjem, bolnikom z rakom ali denimo multiplo sklerozo, zato je EU, prav tako kot Japonska in ZDA, uvedla tako imenovano adaptivno regulacijo zdravil. Ta lahko kvečjemu prispeva k izboljšanju zdravja prebivalstva, nikakor pa ne k poslabšanju.«
Prof. dr. Nils Wilking z inštituta Karolinska, ki deluje v sklopu stockholmske medicinske fakultete, je med razpravo o vlogi inovacij v zdravstvu predstavil najnovejše poročilo o oskrbi rakavih bolnikov v Evropi. Slovenski podatki so sicer znani, po zaslugi enega najstarejših populacijskih registrov v Evropi, registra raka, ki deluje pri ljubljanskem onkološkem inštitutu. Vsekakor pa je zanimiv podatek, da je bila kljub močno povečani pojavnosti raka (za 30 odstotkov med letoma 1995 in 2012) umrljivost zaradi te bolezni bistveno nižja (11 odstotkov). To se je zgodilo zaradi uvajanja novih terapij, pri katerih pa je, prav zaradi naraščanja stroškov, treba nenehno meriti rezultate, predvsem pa iskati nove, dogovorne, inovativne in trajne rešitve za financiranje, pri čemer morajo po Wilkingovem prepričanju sodelovati vsi ključni akterji na tem področju.
Posveta se je v imenu ministrstva za zdravje udeležila državna sekretarka Sandra Tušar; na večino vprašanj, ki zahtevajo poglobljen uvid v mehanizme tako kompleksnega kolosa, kot je zdravstvo, ni imela odgovora. Je pa poudarila, da so na ministrstvu široki paleti predlogov in pobud pripravljeni prisluhniti in se iz aktualnega dogajanja tudi kaj naučiti.
 Tiskane izdaje
Tiskane izdaje